Pilier annoncé depuis des années de la transformation numérique en santé, l’interopérabilité – la capacité des systèmes d’information à échanger des données de manière fiable, sécurisée et intelligible – s’est longtemps heurtée à une réalité fragmentée. La situation évolue toutefois rapidement, sous l’effet combiné de référentiels nationaux mieux structurés, de plateformes de données plus matures et d’usages numériques en forte progression.
Publié dans mySIH Magazine, 20 mars 2026
Dans un système de santé de plus en plus décloisonné, où les acteurs, les lieux de prise en charge et les outils numériques se multiplient, l’interopérabilité répond d’abord à un enjeu majeur : fluidifier les parcours patients. Le partage d’informations médicales permet d’éviter les redondances d’examens, d’améliorer la coordination entre ville, hôpital et secteur médico-social, et de sécuriser les transitions de soins. Face à des tensions démographiques et organisationnelles croissantes, l’accès à la bonne information au bon moment devient également un levier d’efficacité, contribuant à éclairer la décision clinique et à limiter certaines hospitalisations évitables. Au-delà du soin, la circulation des données constitue aussi un socle essentiel pour la recherche, la santé publique et l’innovation.
Pour les professionnels, toutefois, l’interopérabilité n’a de valeur que si elle simplifie réellement les outils numériques. Une interopérabilité efficace est celle qui disparaît dans les usages, intégrée dans les flux de travail et invisible pour l’utilisateur. À défaut, elle risque d’ajouter une couche de complexité à des environnements déjà fortement sollicités. Les progrès sont réels, mais plusieurs points de vigilance demeurent. L’adoption effective des standards, d’abord. La normalisation technique ne produit d’effets que si elle est appliquée de manière homogène par les éditeurs et les établissements. La question de la gouvernance des données devient ensuite un enjeu central à mesure que les systèmes se connectent : responsabilité, qualité et traçabilité de l’information conditionnent la confiance des professionnels et des patients. Enfin, l’ouverture des systèmes renforce les enjeux de cybersécurité, qui doivent être intégrés dès la conception des architectures interopérables.
La prochaine étape sera sans doute moins technique que liée aux usages. Il s’agit désormais de faire en sorte que les données échangées deviennent réellement actionnables dans la pratique clinique et organisationnelle.
Les briques technologiques existent et les cadres de référence se structurent. Mais le succès de ce mouvement dépendra de la mobilisation des acteurs, de la maturité des organisations et surtout de leur capacité à placer les besoins des professionnels et des patients au centre des dispositifs. Autrement dit, l’accomplissement de l’interopérabilité sera fonction de la manière dont elle sera mise au service du soin.
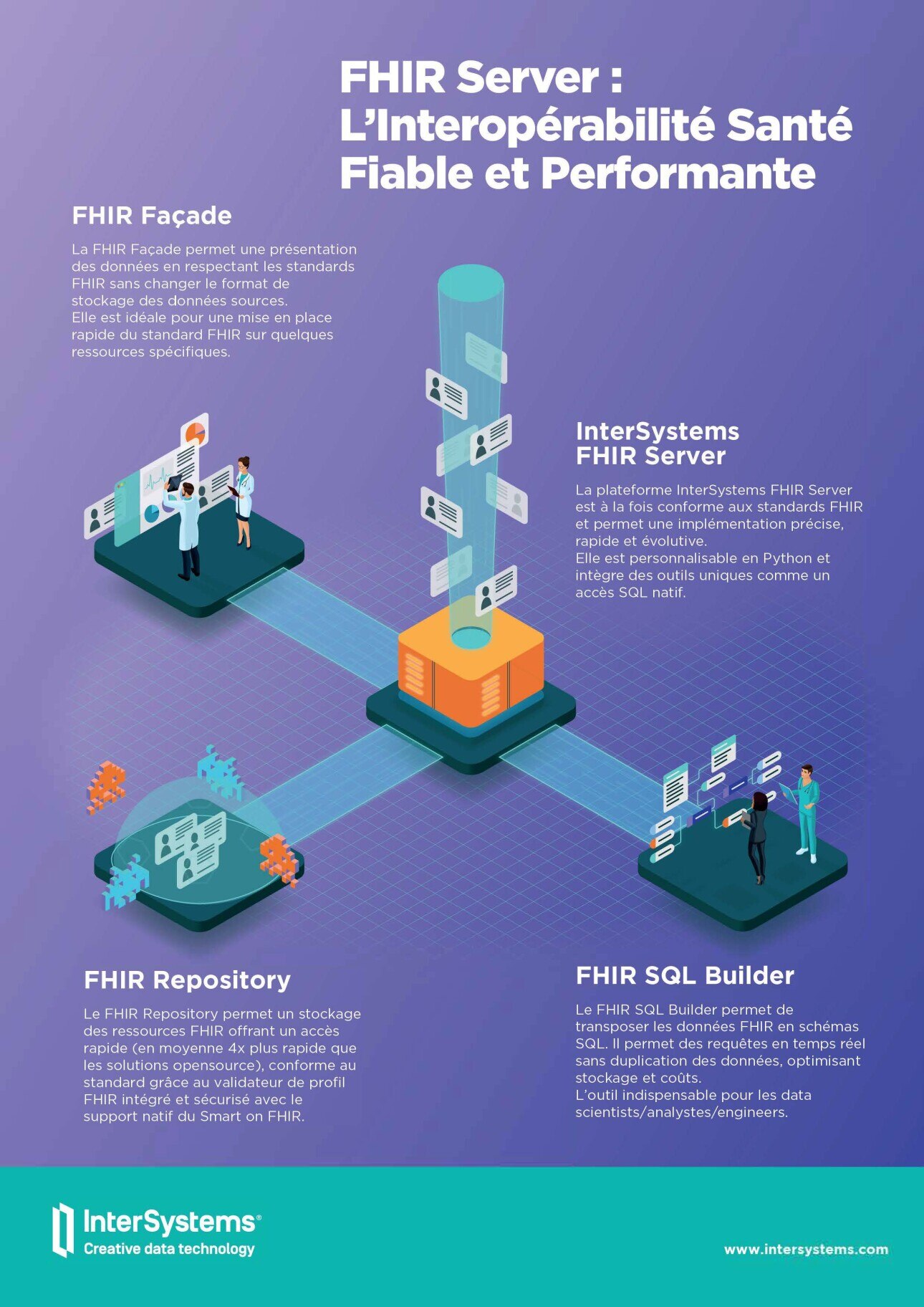
FHIR Server : L’Interopérabilité Santé Fiable et Performante
InterSystems FHIR Server
La plateforme InterSystems FHIR Server est à la fois conforme aux standards FHIR et propose une implémentation précise, rapide et évolutive. Elle est personnalisable en Python et intègre des outils uniques comme un accès SQL natif.
FHIR Façade
La FHIR Façade permet une présentation des données en respectant les standards FHIR sans changer le format de stockage des données sources. Elle est idéale pour une mise en place rapide du standard FHIR sur quelques ressources spécifiques.
FHIR Repository
Le FHIR Repository permet un stockage des ressources FHIR offrant un accès rapide (en moyenne 4x plus rapide que les solutions open source), conforme au standard grâce au validateur de profil FHIR intégré et sécurisé avec le support natif du Smart on FHIR.
FHIR SQL Builder
Le FHIR SQL Builder permet de transposer les données FHIR en schémas SQL. Il permet des requêtes en temps réel sans duplication des données, optimisant stockage et coûts. Outil indispensable pour les data scientists/analystes/engineers.


























