Télésurveillance : le marché est ouvert. L’adoption, elle, se joue sur l’interopérabilité.
Pourquoi les solutions peinent à passer du pilote au déploiement industriel — et comment lever le principal goulot d’étranglement : l’intégration au SIH.
À retenir
Depuis le 1er juillet 2023, la télésurveillance médicale est rémunérée en droit commun : le cadre est posé. Le passage à l’échelle se bloque rarement sur la clinique ou le remboursement. Il se bloque sur l’intégration au système d’information hospitalier (SIH). Pour être remboursé, un dispositif médical numérique (DMN) doit démontrer sa conformité à un référentiel d’interopérabilité et de sécurité, en cohérence avec le CI-SIS. Les éditeurs qui industrialisent l’interopérabilité (standards, tests, documentation, réutilisabilité) déploient plus vite, dans plus d’établissements, avec moins de friction côté DSI et côté soignants.
Un marché réglementairement ouvert… mais difficile à déployer
Sur le papier, tout est prêt. La télésurveillance médicale est entrée dans le droit commun, les indications s’élargissent, les éditeurs investissent. Pourtant, entre une solution validée cliniquement et une solution utilisée en routine, un obstacle persiste : l’intégration au SIH.
Le contraste est frappant : en Allemagne, les applications de santé remboursées (DiGA) ont cumulé plus de 860 000 codes d’activation utilisés entre 2020 et fin 2024. En France, malgré un cadre pionnier, le décollage est plus lent. La raison est simple : le remboursement ouvre le marché. L’interopérabilité ouvre l’adoption.
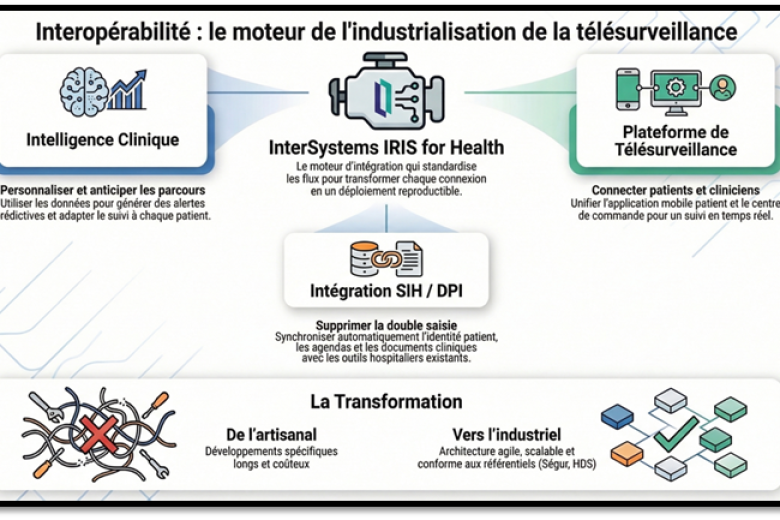
Le vrai obstacle : entrer dans le SIH sans devenir un outil de plus
Une solution de télésurveillance ne crée de la valeur que si elle s’insère dans les pratiques existantes : pas de double saisie, pas de rupture de workflow, pas d’alertes qui arrivent dans un canal parallèle. Concrètement, cela implique de pouvoir :
- récupérer l’identité patient de façon fiable et synchronisée (mouvements, mises à jour, doublons) ;
- synchroniser les événements de prise en charge (consultations, séances, examens) ;
- pousser les alertes dans les outils déjà utilisés (DPI, messagerie, tableaux de bord) ;
- tracer, auditer et sécuriser les échanges.
Sans standardisation, chaque intégration devient un projet sur‑mesure : long, coûteux, difficile à reproduire. C’est là que se joue la différence entre un produit (scalable) et une succession de projets.
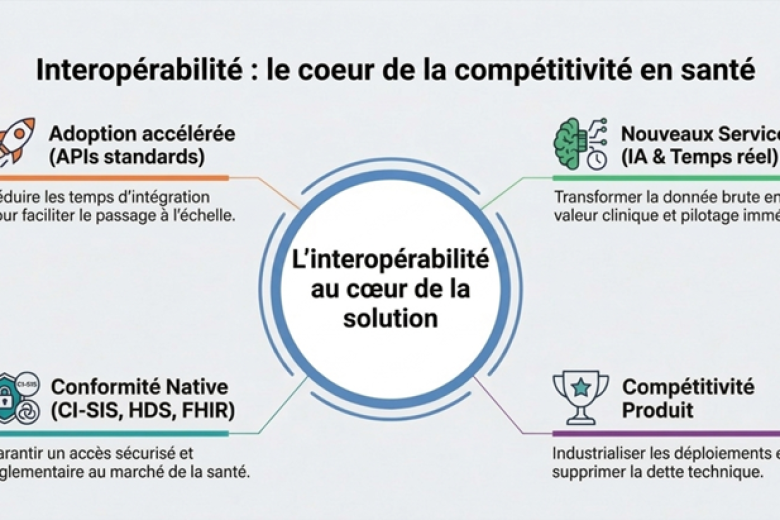
Interopérabilité : une exigence réglementaire, pas seulement technique
Le système de santé français a durci son cadre :
- le CI‑SIS fixe les règles d’une informatique communicante ;
- le référentiel d’interopérabilité et de sécurité des DMN impose des preuves de conformité ;
- l’accès au remboursement dépend de la capacité à démontrer, documenter et maintenir ces exigences dans la durée.
Conséquence directe : l’interopérabilité n’est plus un chantier ponctuel. C’est une capacité produit. Elle doit être standardisée, testée, documentée et réutilisable.
Passer du sur‑mesure au reproductible : le basculement qui change tout
Ce basculement transforme le modèle opérationnel : on ne parle plus d’intégrations successives, mais de déploiements industrialisés.C’est aussi un basculement économique : moins de spécifique, moins de dette technique, un coût d’acquisition réduit, une scalabilité réelle.
Ce que les éditeurs doivent regarder en face
La question n’est plus : « ma solution est‑elle interopérable ? »
La question est : à quelle vitesse, et à quel coût, puis‑je m’intégrer dans un SIH de façon répétable ? Quatre questions structurantes
- Combien de temps faut‑il en moyenne pour connecter votre solution à un nouveau SIH ?
- Quelle part de développement spécifique est nécessaire par établissement ?
- Vos connecteurs sont‑ils réellement réutilisables ?
- Votre architecture peut‑elle absorber les évolutions (nouveaux standards, nouveaux SIH, nouvelles pathologies) sans refonte majeure ?
Ces questions ne relèvent pas seulement de la technique. Elles relèvent du modèle produit et du modèle économique.
Et la Data & l’IA dans tout ça ?
Parce qu’une IA n’est jamais meilleure que la donnée qu’elle exploite, l’interopérabilité est la première brique de la trajectoire Data & IA : elle fiabilise et contextualise la donnée, et rend les cas d’usage déployables à l’échelle.
Conclusion
Le marché de la télésurveillance ne manque pas d’innovations. Il manque de solutions capables de s’intégrer sans complexifier — dans les SIH, dans les workflows, dans les exigences réglementaires.
Les éditeurs qui traitent l’interopérabilité comme une capacité produit prennent un avantage décisif : moins de friction côté établissements, un time‑to‑market accéléré, et une trajectoire d’extension solide.
La question n’est plus de savoir si l’interopérabilité est nécessaire. Elle l’est — réglementairement, opérationnellement, commercialement. La question est de savoir comment en faire un levier, et non une contrainte.
Voici ce que change concrètement une approche "interop-first" de l’intégration sur-mesure à un déploiement industrialisable.

C’est ce qu’illustre Résilience Care en oncologie et ce que nous explorerons dans le prochain article.